Die diabetische Retinopathie ist eine Folgeerkrankung des Diabetes mellitus und betrifft die Blutgefäße der Netzhaut. Über Jahre erhöhte Blutzuckerwerte können dazu führen, dass die feinen Gefäßstrukturen geschädigt werden. Die Versorgung des Gewebes mit Sauerstoff verschlechtert sich, gleichzeitig werden die Gefäßwände durchlässiger.
Daraus können unterschiedliche Veränderungen entstehen:
- Austritt von Blut- und Flüssigkeitsbestandteilen in die Netzhaut
- Neubildung krankhafter Gefäße (Wucherungen)
- Schwellungen und strukturelle Schäden im empfindlichen Netzhautgewebe durch Flüssigkeitsansammlungen
Unbehandelt kann dies das Sehvermögen erheblich beeinträchtigen. Tückisch ist, dass die Erkrankung häufig lange keine Beschwerden verursacht und daher oft erst in einem fortgeschrittenen Stadium bemerkt wird.
Formen der Erkrankung
Zur Planung der geeigneten Therapie wird die diabetische Retinopathie sowohl nach ihrem Schweregrad als auch nach der betroffenen Region unterschieden.
- Nichtproliferative diabetische Retinopathie
Es bestehen Gefäßveränderungen, jedoch ohne Neubildungen. - Proliferative diabetische Retinopathie
Zusätzlich kommt es zu wuchernden, neu entstehenden Blutgefäßen.
Ist die Makula – also der Bereich des schärfsten Sehens – beteiligt, spricht man von einer diabetischen Makulopathie. Hierbei werden zwei Hauptformen differenziert:
- Ischämische Makulopathie
Es kommt zu Durchblutungsstörungen infolge verschlossener Kapillaren rund um die Sehgrube (Fovea). - Ödematöse Makulopathie (diabetisches Makulaödem)
Flüssigkeit sammelt sich im Zentrum der Netzhaut und führt zu einer Schwellung.
Anhand dieser Unterscheidung der Erkrankung wird das individuell passende Behandlungskonzept festgelegt. Neben vorbeugenden Maßnahmen spielen insbesondere die intravitreale Medikamentengabe (IVOM) sowie die Argon-Laserbehandlung eine wichtige Rolle. In sehr ausgeprägten Fällen kann auch ein operativer Eingriff wie die Pars-plana-Vitrektomie notwendig werden.
Welche Symptome können auftreten?
Da sich die Erkrankung meist langsam entwickelt, bleiben Beschwerden oft lange aus. Zudem kann das Gehirn Einschränkungen – besonders am Rand des Gesichtsfeldes – teilweise kompensieren.
Werden jedoch zentrale Bereiche der Netzhaut geschädigt, treten merkliche Symptome auf. Möglich sind unter anderem:
- Verschwommenes oder verzerrtes Sehen
- Dunkle Schatten oder Flecken im Blickfeld, verursacht durch Blutungen
- Nachlassende Sehschärfe
Im weit fortgeschrittenen Stadium besteht die Gefahr schwerer Komplikationen wie einer Netzhautablösung, die unbehandelt bis zum Verlust der Sehkraft führen kann.
Wie wird eine diabetische Retinopathie festgestellt?
Menschen mit Diabetes sollten ihre Augen in regelmäßigen Abständen kontrollieren lassen. Eine gute Einstellung von Blutzucker und Blutdruck kann das Risiko zwar reduzieren, ersetzt jedoch nicht die augenärztliche Früherkennung.
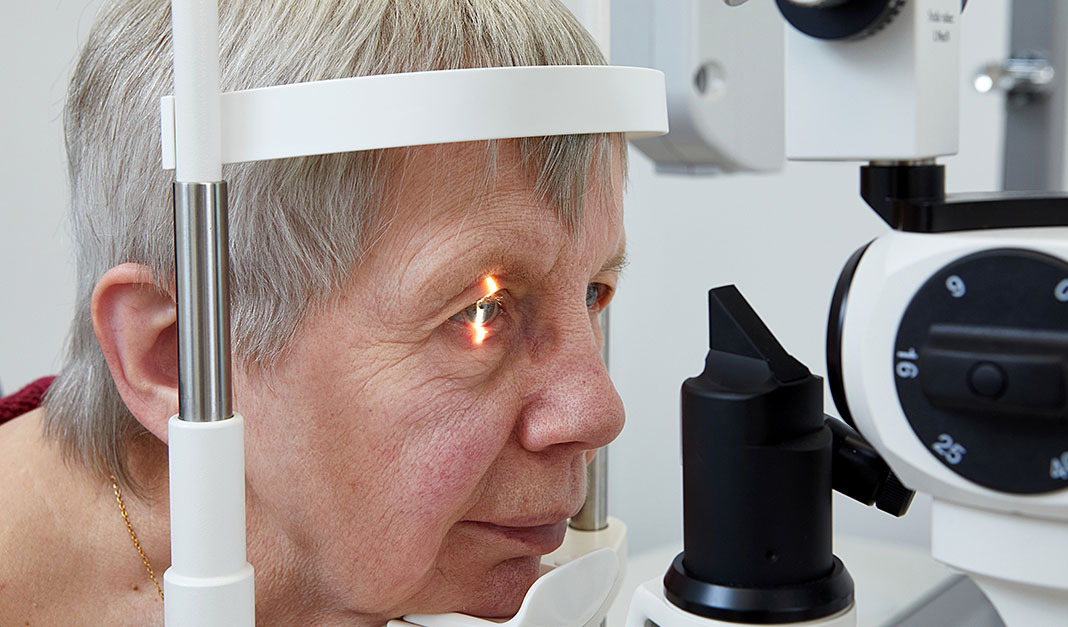
Grundlage der Untersuchung ist die Beurteilung des Augenhintergrundes (Funduskopie). Diese erfolgt entweder mithilfe einer Spaltlampenuntersuchung nach Erweiterung der Pupille oder durch moderne, besonders komfortable Weitwinkelaufnahmen, beispielsweise mit dem Optomap-Netzhautscan.
Werden Auffälligkeiten festgestellt, lässt sich mit der Optischen Kohärenztomographie (OCT) die Struktur der Netzhaut noch genauer darstellen. Auf diese Weise können selbst kleinste Flüssigkeitsansammlungen erkannt und das genaue Ausmaß der Erkrankung präzise bestimmt werden.
Alle genannten Verfahren sind wichtige Bestandteile einer umfassenden Netzhautvorsorge.